科普文章
神经外科系列科普 | 面肌痉挛
面肌痉挛(hemifacial spasm,HFS)亦称为面肌抽搐,是指一侧面部肌肉间断性不自主阵挛性抽动或无痛性强直。
【病因及发病机制】
面神经根进/出脑干区(root entry/ exit zone,REZ)在解剖上是颅神经的近端中枢性少突胶质细胞髓鞘和远端周围性施万细胞髓鞘段的移行区,该区域对外界损伤高度敏感。HFS病因包括搏动性血管压迫REZ区(主要是临近的小脑下前动脉、小脑下后动脉、椎动脉、基底动脉或粗大静脉血管,压迫面神经根所致)(称为原发性或特发性),遗传因素,桥小脑角区占位、Bell麻痹或面神经损伤等继发性因素。此外,心因性因素、抽搐、肌张力障碍、肌阵挛和单侧咀嚼痉挛等也会导致类似HFS症状的发生。
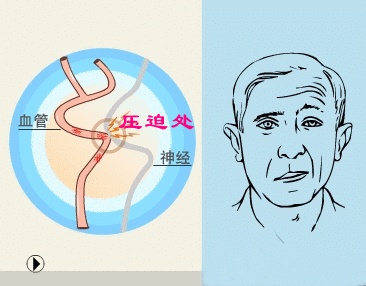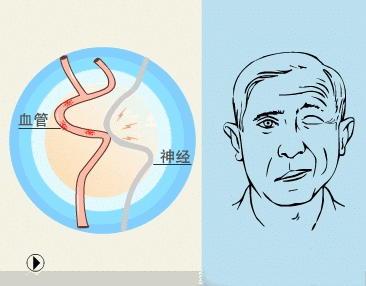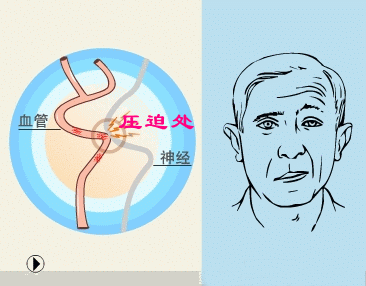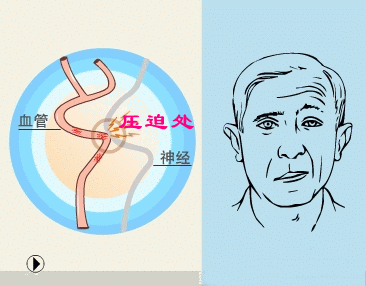
HFS具体的病理生理和发病机制尚不明确,经典假说包括周围性轴突短路假说和中枢性神经核兴奋性"点燃"假说。
(1)外周假说,即短路假说:面神经REZ发生脱髓鞘改变并在其神经纤维间形成假突触传递,异位神经冲动通过假突触传递在神经纤维间扩散传播而导致症状发生,类似电线的短路现象。
(2)中枢假说,即点燃假说:面神经损伤后引起面神经核团内神经元新生树突互相联接致使兴奋性变高。正常的神经冲动产生后扩散至高兴奋性核团神经元形成爆发冲动下传,从而导致症状发生。血管压迫在发病过程中仅起到类似“点燃”的作用。
【临床表现】
面肌痉挛包括典型面肌痉挛和非典型面肌痉挛两种,典型面肌痉挛是指痉挛症状从眼睑开始,并逐渐向下发展累及面颊部表情肌等下部面肌,而非典型面肌痉挛是指痉挛从下部面肌开始,并逐渐向上发展最后累及眼睑及额肌。临床上非典型面肌痉挛较少,绝大多数都是典型面肌痉挛。
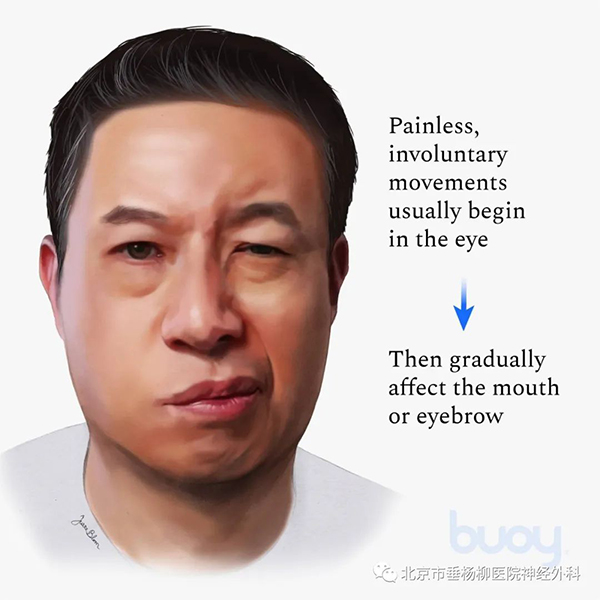
此病多中年以后起病,女性较多。在紧张、疲倦、自主运动时抽搐加剧,入睡后停止,严重时可出现睁眼困难、口角歪斜以及耳内抽动样杂音。面肌痉挛大多位于一侧,双侧面肌均有抽搐者少见。该病虽不危及生命,但病人长期处于精神 紧张状态,影响正常社交生活和心理健康,甚至对年轻病人婚姻、就业等带来不良影响,严重者导致社交障碍、焦虑、抑郁等精神疾病。
【诊断】
面肌痉挛的诊断主要依赖于特征性的临床表现。对于缺乏特征性临床表现的病人需要借助辅助检查予以明确,包括影像学检查,电生理检查。
影像学检查包括CT 和 MRI,主要目的为排除良性血管压迫以外的占位,并作为MVD的术前评估。当影像学检查发现神经血管冲突时即可确定,但没有该征象时亦不能排除诊断。
电生理检查包括肌电图和异常肌电反应(abnormal muscle response,AMR)。原发性HFS患者肌电图检查显示面部肌肉在静止时的自发电活动,是神经过度兴奋的一个特征;AMR指对面神经颞支和下颌缘支进行电刺激时,记录到上、下面肌(额肌和三角肌)的直接反应和侧方扩散反应。侧方扩散反应是HFS的特征性表现,存在该反应即可作出诊断,即为HFS的特异性诊断方法。
【鉴别诊断】
1.功能性睑痉挛:常见于中年以上女性患者,常为双侧性,表现为双侧眼睑反复发作的不自主闭眼,症状仅局限于双侧眼睑,无下部面肌抽搐。
2.习惯性抽动症:常见于儿童和青壮年,有较为明显的肌肉收缩,多于精神因素有关。
3.Meige综合征:又称睑痉挛-口下颌肌张力障碍综合征,多见于老年女性,主要为双侧睑痉挛,伴口、舌、面肌、下颌、喉及颈肌肌张力障碍。
【治疗】
1.药物治疗:常用于发病初期、无法耐受手术或者拒绝手术者以及作为术后症状不能缓解者的辅助治疗。有案例报道显示部分抗癫痫药物如卡马西平、加巴喷丁、氯硝西泮、巴氯芬、唑尼沙胺和左乙拉西坦治疗原发性HFS的有效性,但证据尚不足。总体上,药物治疗方便快捷,风险低,但有效率低、不良反应大(如肝肾功能损害、剥脱性皮炎、疲惫、头晕、恶心、共济失调、影响日常工作生活等)。
2.肉毒杆菌毒素治疗:是目前治疗原发性HFS的一线疗法。适用于口服药物无效、不愿行手术治疗及不适于手术治疗者(如有严重器质性疾病、无明显血管压迫神经征象及不能耐受全麻等)。该方法是将A型肉毒杆菌毒素(botulinum toxin type A,BTX-A)注射到痉挛肌肉(额肌、眼轮匝肌、口轮匝肌以及表情肌等),通过抑制神经-肌肉接头处乙酰胆碱的释放,使冲动无法传递给效应肌肉,从而达到减轻肌肉痉挛状态的目的。该方法安全性高,创伤小,操作简便,不良反应少;缺点为有效缓解时间短,需重复注射。对于重复注射后有效时间缩短且治疗量需增加,可能与长期注射导致机体产生了抗体有关。
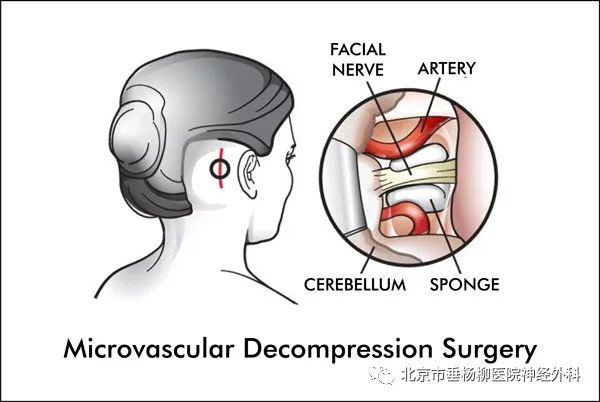
3.手术治疗:HFS至今尚无特别有效的药物治疗,手术治疗是目前唯一可以根治的方法。从1975年Jannetta首次系统阐述了显微血管减压术(microvascular decompression,MVD)的理论以来,MVD已逐渐被绝大多数的神经外科医生所接受,并成为HFS首选的治疗方式。MVD是在全身麻醉后,采用枕下-乙状窦后入路,从乳突根部作一线性斜形切口,打开硬脑膜,释放脑脊液,显露面神经根出口区,证实有神经血管冲突则在显微镜的辅助下分离血管和神经,将生物相容性材料植入到神经血管冲突部位解除压迫。其有效率为64%~94.1%,术后延迟治愈率约30%(多在术后1年内),相关并发症包括面瘫、听力损伤、脑脊液漏、颅内感染、伤口愈合不良等并发症。
面肌痉挛术后疗效判定标准,共分四级:
痊愈 (excellent):面肌痉挛症状完全消失。
明显缓解(good):面肌痉挛症状基本消失,只是在情绪紧张激动时,或特定面部动作时才偶尔诱发出现,病人主观满意,以上两级均属“有效”。
部分缓解(fair):面肌痉挛症状减轻,但仍比较频繁,病人主观不满意。
无效 (poor):面肌痉挛症状没有变化,甚至加重。
鉴于术后存在延迟治愈现象,国内外学者建议对术后HFS患者应持续随访至少6个月-1年方可做出是否有效的判断。对于无效和部分缓解的病人,建议复测AMR,如果AMR阳性则建议尽早再次手术;相反,如果复测AMR阴性,则可以随访或者辅助药物、肉毒素治疗。
参考文献:
1.中国医师协会神经外科医师分会功能神经外科专家委员会,北京中华医学会神经外科学分会,中国显微血管减压术治疗脑神经疾患协作组. 中国显微血管减压术治疗面肌痉挛专家共识(2014). 中华神经外科杂志,2014,30(09):949-952. DOI:10.3760/cma.j.issn.1001-2346.2014.09.026
2.刘小兰,徐双双,杜鑫丹,等. 原发性面肌痉挛的临床诊治进展. 中华全科医师杂志,2022,21(12):1197-1201. DOI:10.3760/cma.j.cn114798-20221012-00991
3.曾小卫,许阳阳,赵理乐. 面肌痉挛手术评估及入路的研究进展. 中华神经外科杂志,2016,32(12):1290-1293. DOI:10.3760/cma.j.issn.1001-2346.2016.12.023
4.李冬雪,牛朝诗. 面肌痉挛的发病机制及治疗研究进展. 中华神经医学杂志,2018,17(7):746-749. DOI:10.3760/cma.j.issn.1671-8925.2018.07.021
5.程亚鹏,李涛.面肌痉挛病因学发病机制的研究进展[J].中西医结合心脑血管病杂志,2017,15(17):2128-2131.DOI:10.3969/j.issn.1672-1349.2017.17.013.
6.刘魏华,舒凯.面肌痉挛的研究现状及展望[J].临床外科杂志,2019,27(10):907-909.DOI:10.3969/j.issn.1005-6483.2019.10.027.
7.LeeMH,JeeTK, LeeJA, et al. Postoperative complications of microvascular decompression for hemifacial spasm: lessons from experience of 2040 cases[J]. Neurosurg Rev, 2016, 39 (1): 151-158. DOI: 10.1007/s10143-015-0666-7.
声明:
1.禁止抄袭,欢迎转发、转载,如转载请注明出处。
2.文章仅用于公益科普及学术交流,部分资料和图片来源于网络,如有侵权,请联系删除。
3.吾生也有涯,而知也无涯,不足之处,欢迎批评指证。
- 标签:
- 神经外科
上一篇: 【青光眼周】青光眼知识科普
下一篇: 体检查出幽门螺杆菌阳性,下一步怎么办?








 京公网安备11010502033717号
京公网安备11010502033717号